Zahnarzt Vogtland
Moderne Zahnmedizin in der
Zahnarztpraxis Enders & Hofmann
Seit 30 Jahren und in mittlerweile dritter Generation steht die Zahnarztpraxis Enders & Hofmann für eine entspannte, familiäre Atmosphäre, einen vertrauensvollen Umgang mit den Patienten und natürlich für innovative, moderne Zahnmedizin mit erstklassigen, nachhaltigen Behandlungsergebnissen.
Unser Ziel seit Praxisgründung: den Menschen im Vogtland eine Zahnheilkunde anzubieten, wie sie in den großen Metropolen Standard ist. Wir decken das ganze Spektrum der Zahnheilkunde ab, von der regelmäßigen Kontrolle, Prophylaxe und Zahnreinigung über die Parodontitis-Therapie oder die verschiedenen Leistungen der Zahnästhetik bis hin zu komplizierten fachspezifischen Eingriffen in der Endodontie (Wurzelkanalbehandlung), Oralchirurgie, Implantologie und der Behandlung der CMD (Craniomandibuläre Dysfunktion). Durch regelmäßige Fortbildungen und Lehrgänge stellen wir sicher, stets auf dem neuesten Stand der Wissenschaft zu sein. Und das an zwei Standorten: In Bad Elster und Klingenthal bieten wir Ihnen modern eingerichtete, freundliche, helle und klimatisierte Praxisräumlichkeiten mit kostenlosem WLAN.
Nachhaltige Zahnmedizin
FÜR DIE GANZE FAMILIE
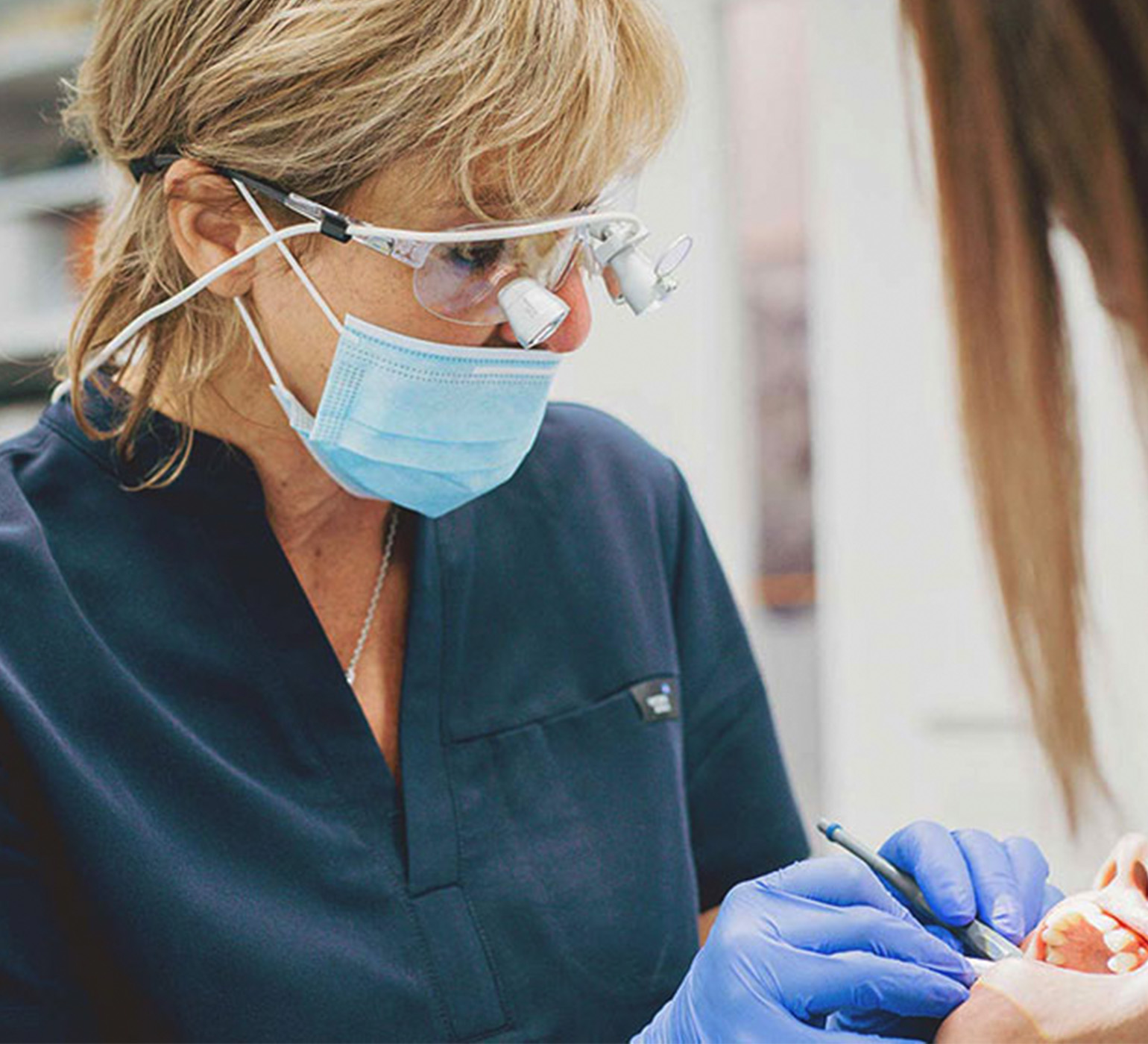
Lang anhaltende Zahngesundheit ist das Ergebnis sorgfältiger Zahnpflege, gewissenhafter Vorsorge und eines ganzheitlichen zahnmedizinischen Konzepts. Genau das bieten wir Ihnen in unserer Zahnarztpraxis. Die Grundlage unserer Versorgung ist eine gründliche Anamnese, die wir mit jedem Neupatienten beim ersten Besuch durchführen. Wir verschaffen uns dabei einen genauen Eindruck von Ihren Zähnen, Ihrem Zahnfleisch sowie der Mundflora, besprechen mit Ihnen mögliche Beschwerden oder auch Wünsche und formulieren auf dieser Basis ein Ziel. Wir bieten Ihnen keinen Flickenteppich aus einzelnen Behandlungen, mit denen wir immer nur nachbessern. Stattdessen sorgen wir mit einem klaren Plan dafür, dass Sie sich dauerhaft bester Zahngesundheit erfreuen. Mit Friederike Merz verfügen wir außerdem über eine approbierte Zahnärztin, die sich mit großer Geduld, Empathie und Feingefühl in der Kinderzahnmedizin bewährt. Jeder Patient, der uns besucht, darf sich sicher sein, von uns die bestmögliche Versorgung nach neuestem Kenntnisstand der Zahnmedizin und unter Zuhilfenahme modernster Technik zu erhalten.
Wir versprechen Ihnen:
- Behandlung nach ganzheitlichem Konzept
- Einsatz schonender Methoden
- eine erfolgreiche Zahnerhaltung
- vorausschauende Behandlungsplanung
- Anwendung nachhaltiger Zahnheilkunde
- langfristige Betreuung
- freundlichen, familiären Umgang

Das sagen
unsere zufriedenen Kunden

Unsere Fachbereiche
DIE GANZE WELT DER ZAHNHEILKUNDE
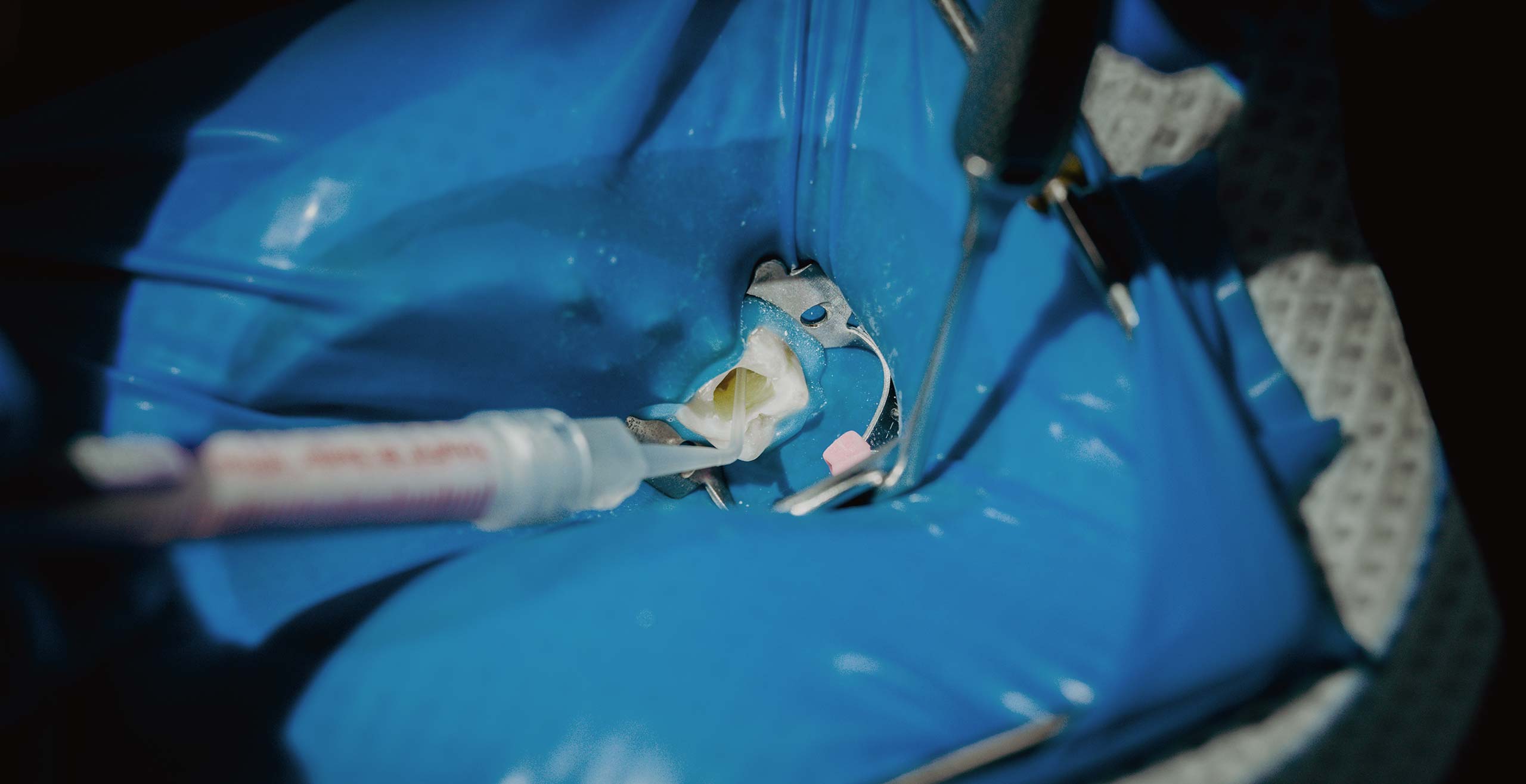
Unseren kleinen und großen Patienten bieten wir an beiden hochmodernen Praxis-Standorten in Bad Elster und Klingenthal neben der zahnärztlichen Grundversorgung anspruchsvolle Behandlungen im Implantologie Kompetenzzentrum Vogtland, der Endodontie (Wurzelkanalbehandlung), der Zahnästhetik sowie der Therapie der CMD (craniomandibuläre Dysfunktion). Zahnärztin Dr. med. Birgit Enders-Hofmann MSc verfügt über langjährige Erfahrung im Einsetzen naturgetreu angefertigter Implantate, Dr. med. dent. Tobias Enders MDSc ist ein ausgewiesener Experte der Enododontie sowie der CMD-Therapie.
TECHNISCHE HIGHLIGHTS
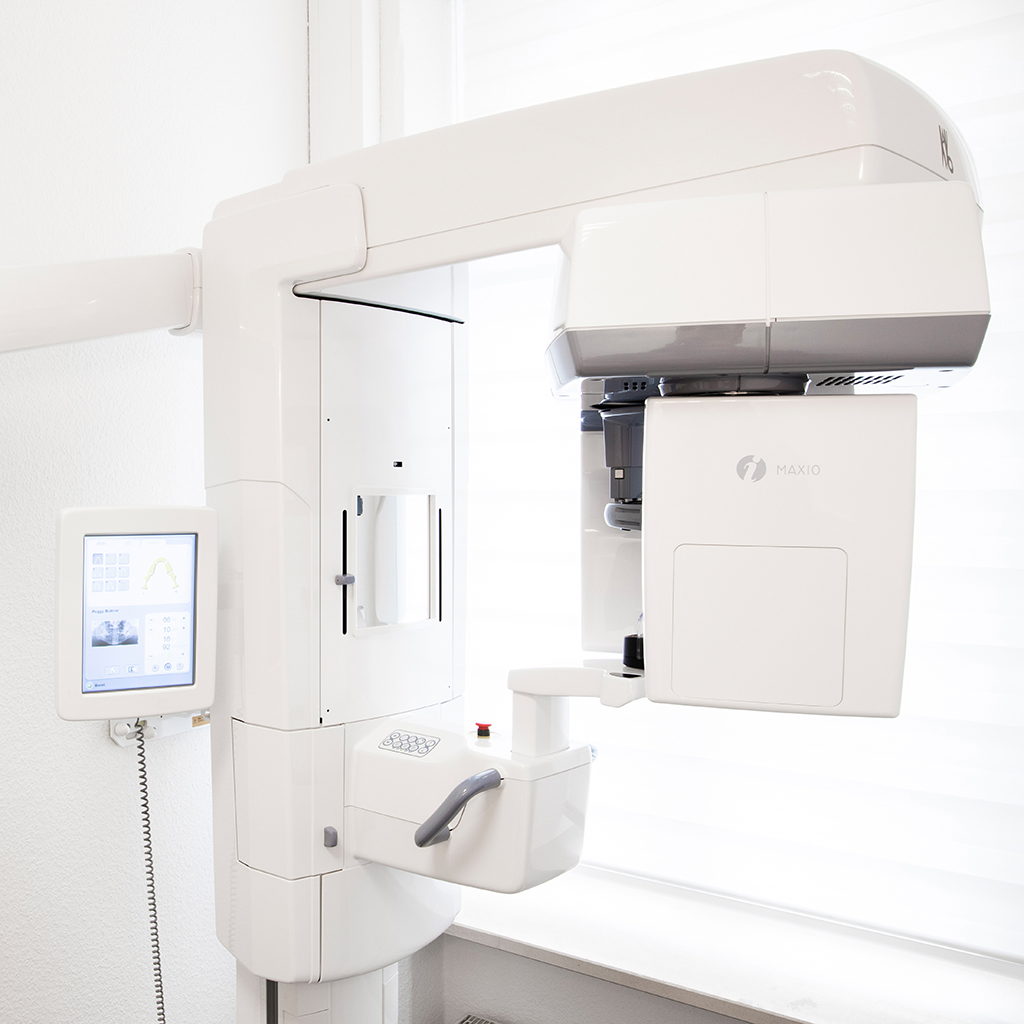
3D-Röntgen
Die modernste Methode der radiologischen
Diagnostik im Kopf-Hals-Bereich. Schmerzfrei,
berührungslos, deutlich aussagekräftigere Ergebnisse
bei stark reduzierter Strahlenbelastung
gegenüber einer normalen
Computertomographie.

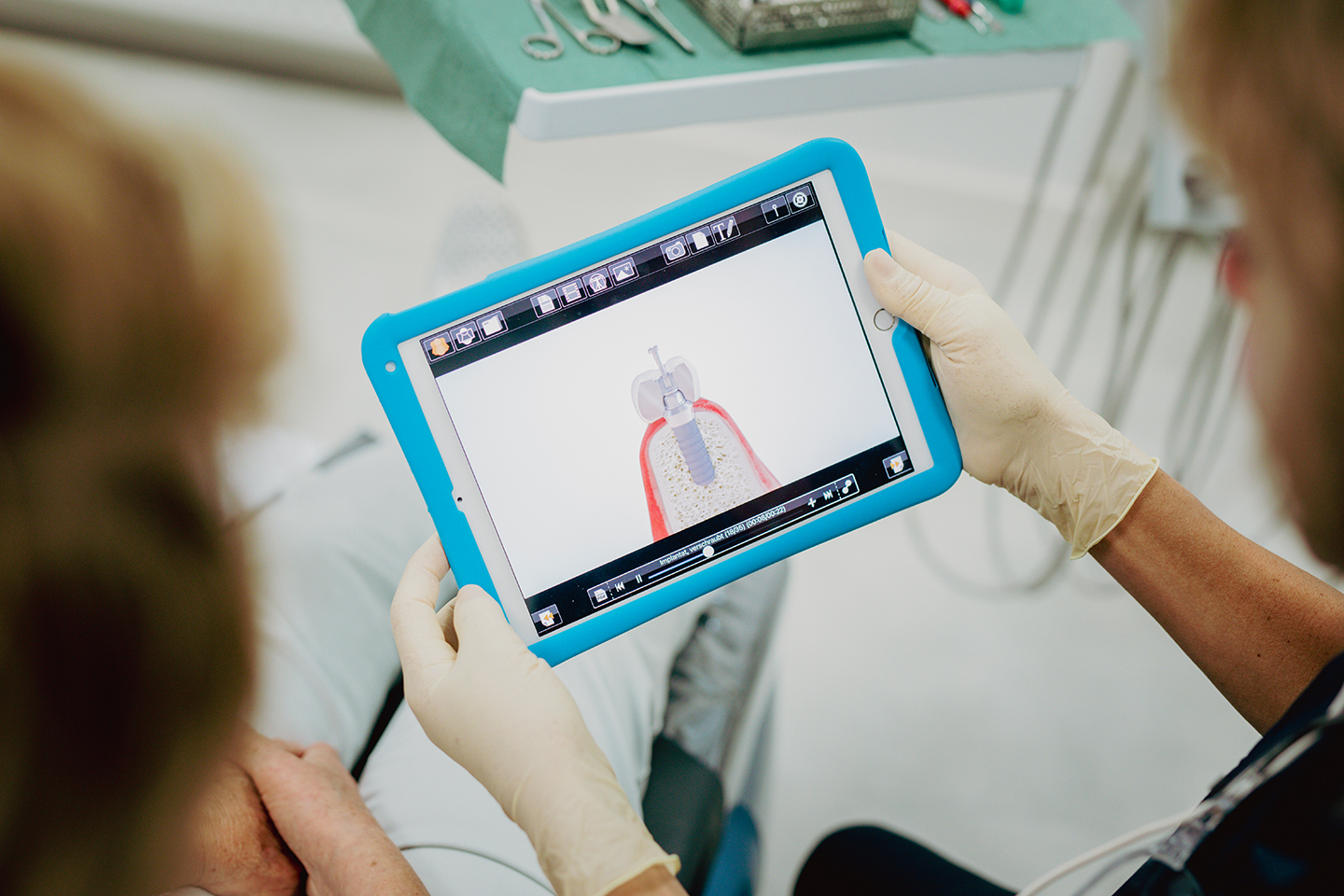
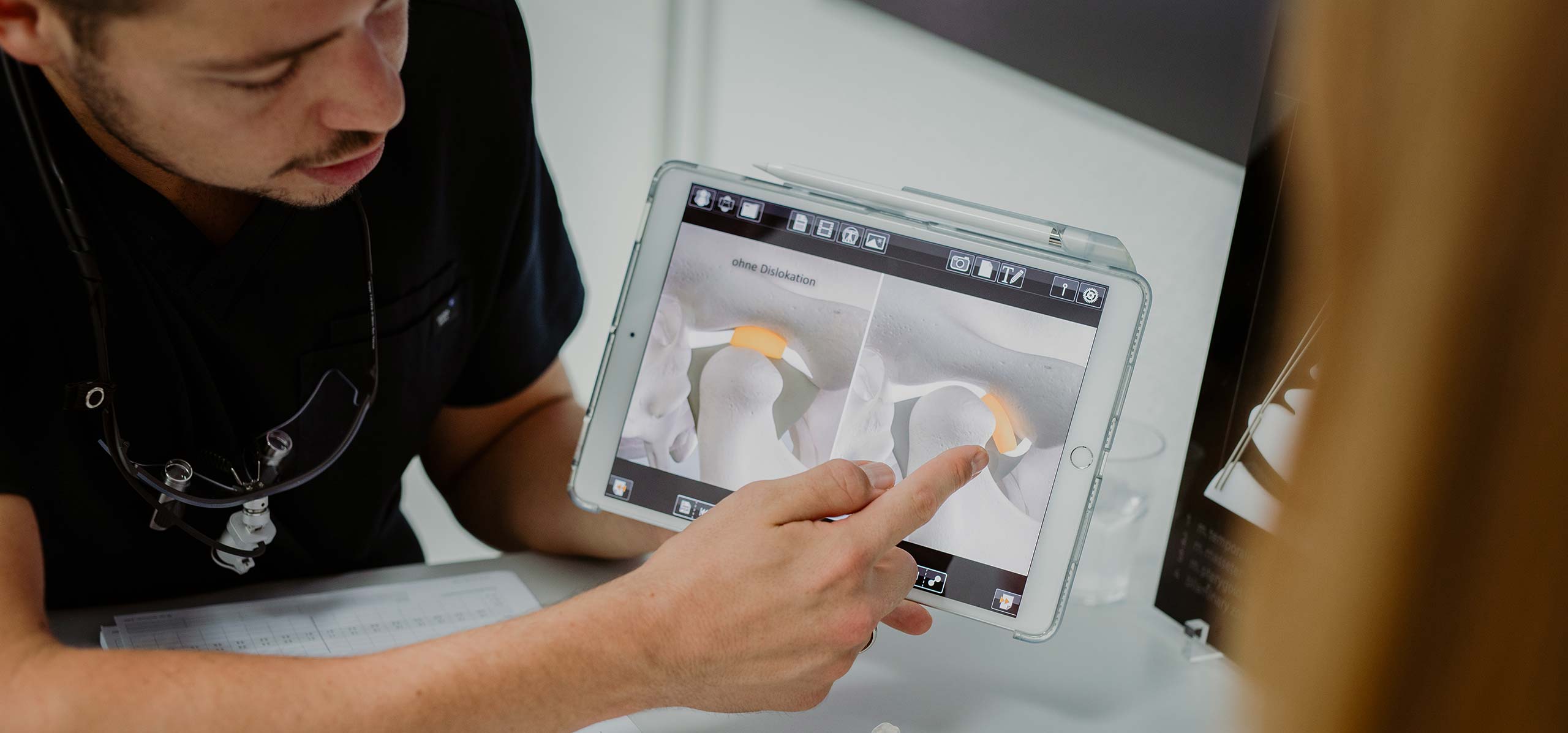
Synmedico
Moderne, sichere Patientenkommunikation von der
Online-Anamnese, der Aufklärung mit verständlichen
Fotos oder Videos bis hin zur Einverständniserklärung
direkt am iPad – digital, vollautomatisch und
medienbruchfrei. Ein automatisch verschlüsseltes
Mail-System ermöglicht einen einfachen DSGVO-
konformen Austausch beliebiger Dokumente
mit Kollegen und Patienten.
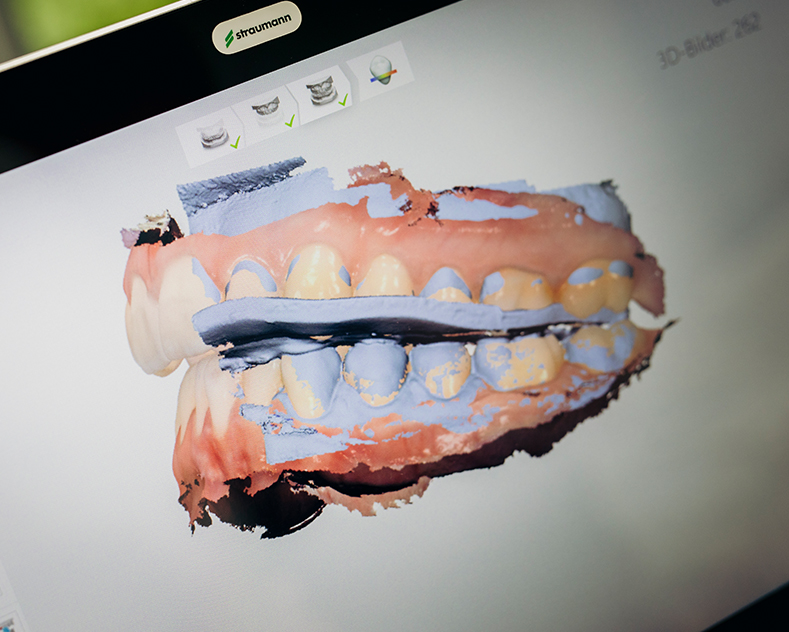
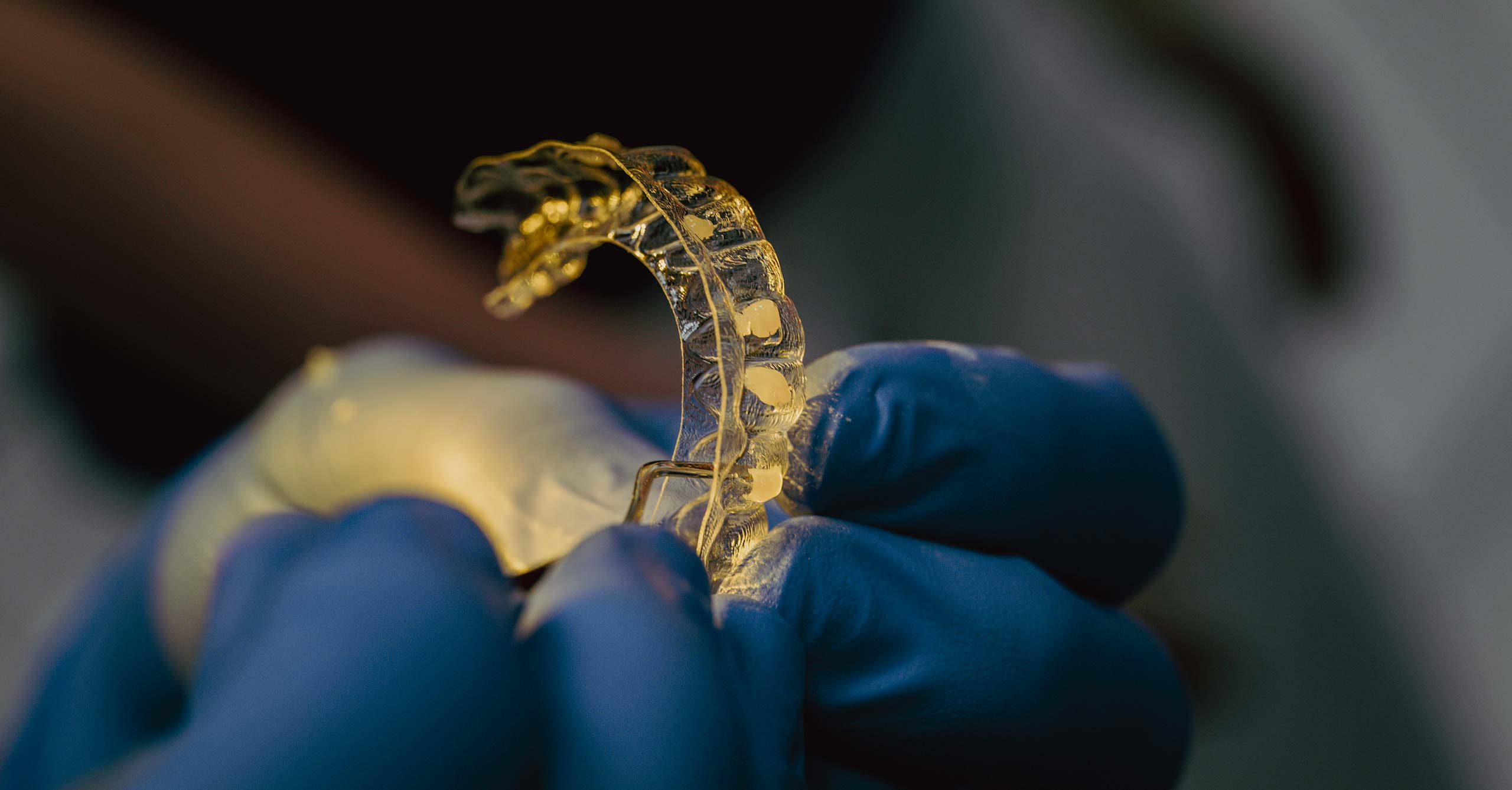
Trios Intraoralscanner
Präzise kontaktlose digitale Abformung von Ober-
und Unterkiefer ohne Würgereiz oder lästige
Wiederholungen in naturgetreuen Farben inkl.
Zahnfarbenbestimmung, hoher Patientenkomfort
und Wireless-Innovationstechnologie.

Ein starkes Team
FÜR IHRE ZAHNGESUNDHEIT
Unser Team ist in Bad Elster und Klingenthal für Sie da: Immer freundlich,
hilfsbereit und mit großem zahnmedizinischem Fachwissen!

Zahnärzte
Enders & Hofmann
AN ZWEI STANDORTEN IM VOGTLAND
1991 eröffnete Dr. med. Christa Hofmann ihre Zahnarztpraxis in Bad Elster. Seitdem hat sich viel getan. Unter anderem empfangen wir unsere Patienten seit 2018 auch in unseren Räumlichkeiten in Klingenthal, denn wir möchten unsere moderne Zahnmedizin möglichst vielen Menschen im Vogtland zugänglich machen. Von Plauen aus sind es ca. 30 Kilometer bis ins schöne Bad Elster. Von Auerbach aus erreichen sie unsere Praxis in Klingenthal in 25 Minuten.
Wir freuen uns darauf, Sie bei uns begrüßen zu dürfen!